PARP抑制剂尼拉帕利已经获得FDA、EMA和NMPA批准,用于新诊断晚期上皮性卵巢癌、输卵管癌或原发性腹膜癌患者对一线含铂化疗达到完全缓解或部分缓解后的维持治疗。近期,尼拉帕利在新诊断晚期卵巢癌一线维持治疗中“梅开二度”,一项评估尼拉帕利联合贝伐珠单抗作为新诊断晚期卵巢癌患者一线维持治疗疗效和安全性的OVARIO临床研究全文发表于顶级妇科肿瘤杂志《Gynecologic Oncology》1,本期文献精读我们诚邀南华大学第一附属医院妇科「董巍檑」教授,她将为我们揭开尼拉帕利联合贝伐珠单抗在晚期卵巢癌一线维持治疗继续“开疆拓土”的秘密。


 00:000:00 音频
00:000:00 音频
研究设计
OVARIO研究
尼拉帕利+贝伐珠单抗一线维持治疗晚期卵巢癌的单臂II期研究。
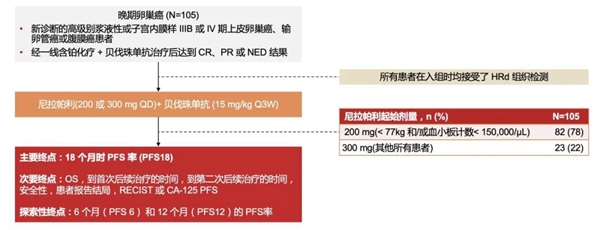
基线特征
OVARIO研究入组人群更高危,预后更差
OVARIO研究中,高达62.9%患者接受NACT+IDS(PAOLA-1试验组仅42%2),含铂化疗后部分缓解的患者比例高达41.9%(PAOLA-1试验组仅26%),其他基线与PAOLA-1试验组近乎一致,说明OVARIO 研究中入组的患者情况比PAOLA-1研究更严重,疾病进展风险更高,预后更差。
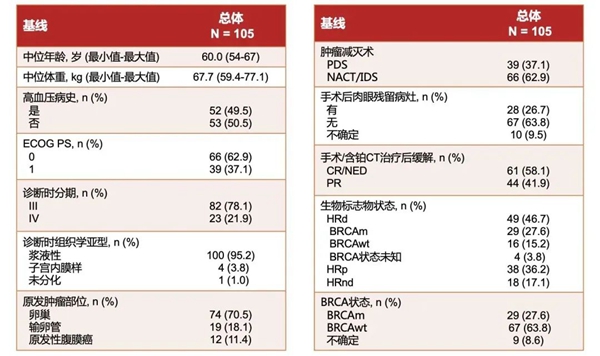
试验结果
主要终点
18个月的PFS率:62%(ITT)、76%(HRD+)、47%(HRD-)、56%(HRD状态未知)。
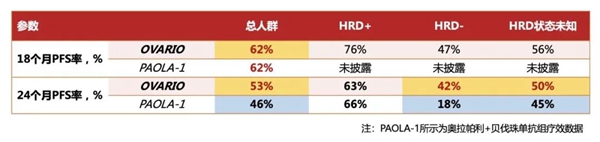
探索性终点 ①
ITT人群中位PFS:19.6个月。

探索性终点 ②
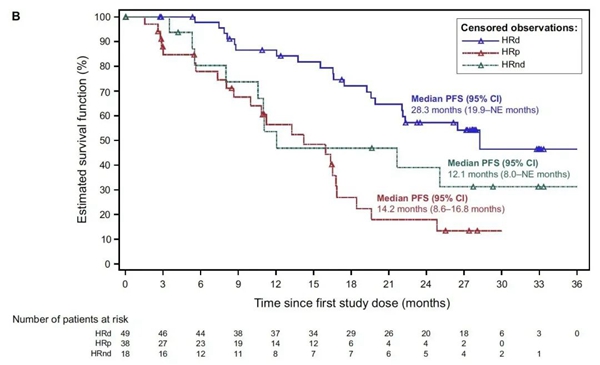
不同HRD状态亚组的中位PFS:28.3个月(HRD+),14.2个月(HRD-)和12.1个月(HRD未知亚组)。
探索性终点 ③
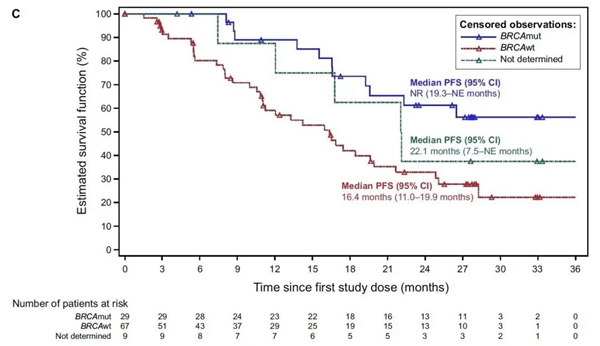
不同BRCA状态亚组的中位PFS:未达到(BRCAm),16.4个月(BRCAwt)和22.1个月(BRCA状态未知)。
安全性
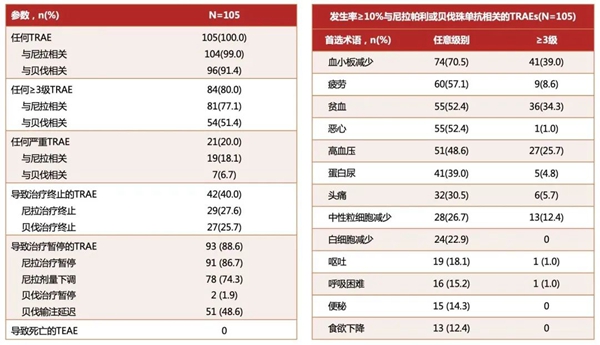
AE可管可控,安全性结果与尼拉帕利和贝伐珠单抗单药已知的安全性一致,未观察到新的安全性信号。
研究结论
尼拉帕利+贝伐珠单抗一线维持治疗显示出良好的PFS结果,安全性与尼拉帕利和贝伐珠单抗单药治疗的已知安全性特征一致。
专家点评
01 尼拉帕利联合贝伐珠单抗理论证据充分
PARP 抑制剂通过阻止单链 DNA 断裂的修复和诱导在具有同源重组缺陷 (HRD) 的肿瘤细胞中无法修复的双链 DNA 断裂来发挥作用。在肿瘤微环境中,血管内皮生长因子(VEGF)的抑制会导致缺氧,从而通过改变DNA损伤修复途径(包括同源重组)导致基因组不稳定1。AVANOVA-2研究3和PAOLA-1研究已经充分证实了这一机制。
02 获益程度甚至优于既往研究,OVARIO研究入组人群或更符合贝伐珠单抗的使用场景
尽管作为一个单臂II期的临床试验,OVARIO研究存在缺乏对照组和各种亚组分析中的患者数量相对较少的局限性,但是尼拉帕利联合贝伐珠单抗一线维持治疗的主要终点,总人群18个月的 PFS 率达62%,这与PAOLA-1研究中总人群18个月的PFS率一致,并且OVARIO研究中总人群24个月的PFS率为53%9,甚至在数值上优于PAOLA-1研究试验组的46%,HRD-和HRD状态未知患者也表现出类似趋势,尤其是HRD-患者,尼拉帕利+贝伐珠单抗一线维持治疗可使其24个月的PFS率达到42%,数值上远高于PAOLA-1的18%。此外,OVARIO研究入组的人群相较于PAOLA-1更加高危,更容易复发,预后更差,但尼拉帕利联合贝伐珠单抗一线维持治疗依然显示出非常鼓舞人心甚至更优的PFS,抗肿瘤活性十分值得肯定。而基于GOG-218和ICON-7的研究结果4,5,贝伐珠单抗更应当用于具有高复发风险等预后不良的晚期卵巢癌患者,加上尼拉帕利独特的PK/PD药理学特性,助力尼拉帕利在晚期卵巢癌一线维持治疗实现全人群获益的基础上,拥有更强的PARP捕获能力,受到药物相互作用影响更小。所以OVARIO研究入组人群或许更加贴近贝伐珠单抗的使用场景,而尼拉帕利联合贝伐珠单抗一线维持治疗或许能给晚期卵巢癌患者带来更大的获益,尤其是HRD-患者。
03 OVARIO获益趋势与既往研究一致
不论是中位PFS还是长期PFS率,BRCAm亚组均好于BRCAwt,HRD+组也都好于HRD-,这与PRIMA、PRIME、ATHENA-MONO和PAOLA-1等RCT研究2,6,7,8的获益趋势相吻合。特别值得注意的是,目前OVARIO研究中,BRCAm组的中位PFS仍未达到。
04 OVARIO的研究成果成功发表在顶级妇科肿瘤杂志《Gynecologic Oncology》:
能成功发表在妇瘤顶级期刊,这本身就是对尼拉帕利联合贝伐珠单抗一线维持治疗晚期卵巢癌疗效和安全性的高度认可。
但是也有几点需要澄清:
01 OVARIO研究中,BRCAunknown患者疗效为何好于BRCAwt?
OVARIO研究中,BRCAunknown组的中位PFS为 22.1个月,优于BRCAwt组16.4个月的中位PFS,并且长期PFS率也展现出类似的趋势,这可能是由于该亚组一共仅有9位患者,患者数过少所致,加之BRCAunknown亚组患者均未做BRCA检测,一旦混入了少数几例BRCA突变的患者,便可能引起数据的较大波动。若增大样本量,则很可能“返璞归真”。
02 OVARIO研究中,≥3级TRAE和导致治疗终止的TRAE比例为何偏高?
首先,OVARIO研究中尼拉帕利和贝伐珠单抗联合治疗报告的TRAE与尼拉帕利和贝伐珠单抗单药治疗的已知安全性特征一致,并未观察到新的安全性信号。
其次,不同研究的入组人群和试验设计存在差异。OVARIO研究一共仅入组105例患者,这意味着即使是一些因基线情况不好而更容易发生AE的患者只占据少数,但其一旦发生AE便可能导致总体安全性数据发生很大波动,更何况OVARIO研究中,62.9%患者接受NACT+IDS(PAOLA-1试验组仅42%),含铂化疗后PR的患者比例高达41.9%(PAOLA-1试验组仅26%),并且OVARIO研究中约50%的患者在入组时有高血压病史,而其他基线与PAOLA-1试验组近乎一致,表明OVARIO研究入组患者的疾病负担本就比PAOLA-1研究更严重,不良预后因素更多,疾病进展风险更高。
再者,不同研究的安全性数据有时候是矛盾的,很难直接得出某个治疗方案“确定性”的安全性数据,即便是同一个研究中的不同队列也不例外。比如在AVANOVA-2研究中,尼拉帕利联合贝伐珠单抗组≥3级血小板减少的发生率仅为10%,≥3级贫血的发生率也仅为15%,这个安全性明显好于OVARIO研究,甚至比PRIME研究中尼拉帕利单药组的此类不良反应发生率都要低(PRIME尼拉帕利组:≥3级血小板降低发生率14.1%,≥3级贫血发生率18%)。而PAOLA-1研究中,在奥拉帕利+贝伐珠单抗组几乎所有的≥3级AE发生率都高于或者约等于贝伐珠单抗+安慰剂组的情况下,≥3级高血压的发生比例却截然相反(奥拉+贝伐组:19%,贝伐+安慰剂组:30%)。难道是奥拉帕利具备降低贝伐珠单抗≥3级高血压发生的某种潜在机制吗?很明显不是,或者说至少目前没有任何这方面的证据。不然为何同为血液系统相关的AE,奥拉帕利唯独只“热衷”于改善高血压,而“忽略”其他血液系统相关AE呢?
所以不论是什么药,PARP抑制剂也好,抗VEGF也罢,也不论是联合或者单药方案,它们“真正”的安全性可能需要更多地参考更进一步的RCT研究、更大规模的Meta分析或者更大样本的真实世界数据,而单个研究可能很难“接近真相”。
写在最后
目前,尼拉帕利联合贝伐珠单抗一线维持治疗一线化疗中联合贝伐珠单抗的晚期卵巢癌的方案已经获得包括2022年卵巢癌CSCO指南、中华医学会卵巢癌PARP抑制剂临床应用指南和中国抗癌协会中国卵巢上皮性癌维持治疗指南等多个权威指南的推荐或认可。我们期待以尼拉帕利为代表的PARP抑制剂不仅能在晚期卵巢癌一线维持治疗中“梅开二度”,继续“开疆拓土”,更期待PARPis能在晚期卵巢癌甚至是泛瘤种领域上演“帽子戏法”,解决更多未被满足的临床难题,为肿瘤患者带来更多的获益与福音。

扫二维码
关注OC资讯

OC资讯小助手
为您提供更多帮助
