2018年的ESMO大会上SOLO 1发布,正式将PARPi推向一线维持治疗,并写入NCCN指南。而2019年9月28日于ESMO年会上,在 presidential symposium 主会场,PRIMA研究作为第一个LBA(现场发布的大会摘要)在大会上报道研究结果,尼拉帕利将一线维持治疗的获益人群扩大到了All comer。今天有请到江苏省肿瘤医院妇瘤科的陈小祥主任,从医源因素方面解读PARPi在一线维持治疗中的疗效。

陈小祥 教授
江苏省肿瘤医院妇瘤科,主任医师
南京医科大学副教授、硕士研究生导师
中国抗癌协会妇科肿瘤专业委员会全国青年委员
Gynecologic Oncology Research and Practice杂志及医学研究生学报特邀编辑
Plos one, Gynecology oncology, International Journal of Gynecologic Cancer,Chemotherapy等期刊审稿人
研究设计
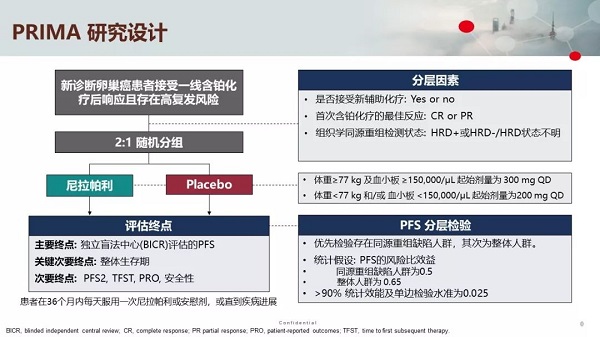

PRIMA纳入的是新诊断的高级别浆液性或子宫内膜样III/IV期卵巢癌患者,并且要求III期患者PDS术后存在可见残留病灶(99.6%的Ⅲ期患者为非R0切除);肿瘤组织经Myriad myChoice HRD检测以确定HRD状态,无论BRCA突变与否,HRD+/HRD-均可以入组。所有患者接受6-9个周期一线铂类化疗达CR/PR后,12周内按照2:1随机分配至尼拉帕利单药维持组或者安慰剂组。SOLO1纳入III-IV期卵巢高级别浆液性或子宫内膜样癌,或原发性腹膜癌或输卵管癌患者,其中患者需要胚系或体细胞BRCA突变;III期患者须尝试行满意细胞减灭术,对残留病灶无限制,含铂化疗达CR/PR后,8周内按按照2:1随机分配至奥拉帕利单药维持组或者安慰剂组。
分层因素方面SOLO1预设首次含铂化疗的最佳反应(CR or PR),而PRIMA则设置3个分层因素:是否接受新辅助化疗(Yes or No) 、首次含铂化疗的最佳反应(CR or PR)、组织学同源重组检测状态(HRD+ or HRD-/HRnD)。从临床设计看,PRIMA较SOLO1更合理更完善。
患者基线
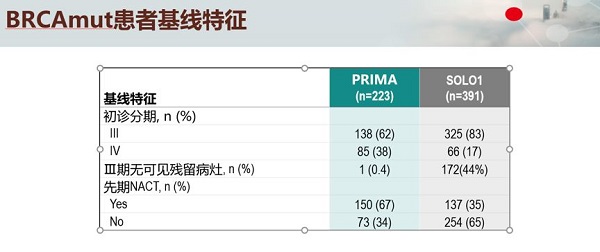
患者入组方面,两个临床试验也有较大差异。其中SOLO1针对BRCAmut患者,而PRIMA则纳入整体人群。当我们将PRIMA实验中的BRCAmut单独考虑时,发现PRIMA中的患者大多是高复发风险:PRIMA纳入更多的Ⅳ期患者、SOLO1中有44%患者R0切除、PRIMA中NACT比例更高。
研究结果
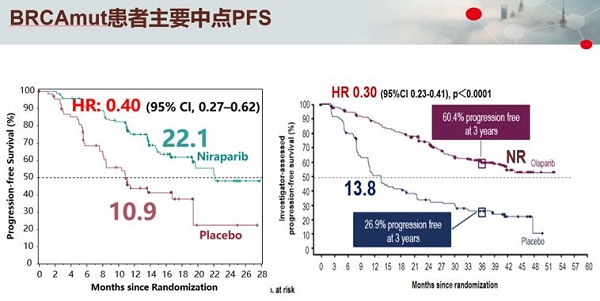
PRIMA的研究结果将PARPi的一线维持治疗方案的获益人群从BRCAm扩大至All comer人群,对于HRD+患者,尼拉帕利对比安慰剂,疾病进展风险降低57%(HR 0.43; 95%CI,0.31–0.59)。对于总体人群,疾病进展风险降低38%(HR 0.62; 95%CI,0.50–0.76)。而SOLO1的实验中对于BRCAm的患者,奥拉帕利对比安慰剂,疾病进展风险降低70%(HR 0.30; 95%CI,0.23–0.41)。
由于两者研究设计与入组人群基线不同,实验结果无法头对头进行比较,总体看来尼拉帕利较安慰剂组降低60%复发死亡风险,奥拉帕利较安慰剂降低70%复发死亡风险,对于BRCA1/2的患者疗效相当。
专家点评
根据以上的分享,我们知道PRIMA和SOLO1两个研究的研究设计、患者基线、研究结果等均存在差异,无法头对头进行比较。对于卵巢癌患者来说,PARPi获益的绝对因素是Biomarker,而Biomarker包括了BRCA和HRD状态、以及患者是否为PSR。此外在获益的医源因素方面也给了我们其他启发,下面我将就3个医源因素(R0、NACT、ORR)分别从PRIMA和SOLO1两个研究展开探讨:
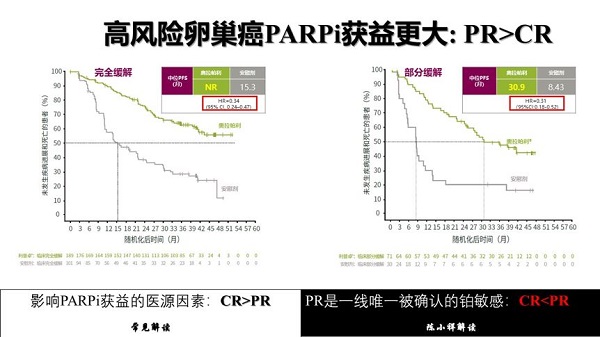
SOLO1研究的亚组结果显示,含铂化疗后达到CR的患者,奥拉帕利维持治疗组PFS未达到终点,相比安慰剂组15.3个月,显著延长;而含铂化疗后达到PR的患者,奥拉帕利维持治疗组PFS为30.9个月,相比安慰剂组8.43个月,延长22.47个月,这个结果看似含铂化疗后达到CR的患者使用PARPi维持治疗后的获益优于PR的患者。但实际上K-M曲线(风险比例模型)的核心是风险比,因此HR较ΔPFS更能避免选择偏倚,从而客观的反映外生变量的作用,这样看来含铂化疗后达到CR的患者HR 0.34(95%CI,0.24–0.47)劣于含铂化疗后达到PR的患者HR 0.31(95%CI,0.18–0.52)。
那么产生这样的原因是什么呢?其实,大多数CR的患者术后是完全切净的,化疗前后也无靶病灶的出现,这两类亚群包含了至少20%的原发耐药患者;反观PR患者,手术后有残留病灶,初次化疗后靶病灶缩小30%,是一线唯一被确认的铂敏感的亚群,因此,PR患者PARPi一线维持实际是二线或者后线铂敏感复发患者使用PARPi维持治疗的一线化使用。从这个角度来看,PARPi更加适用于高风险高复发的卵巢癌患者。
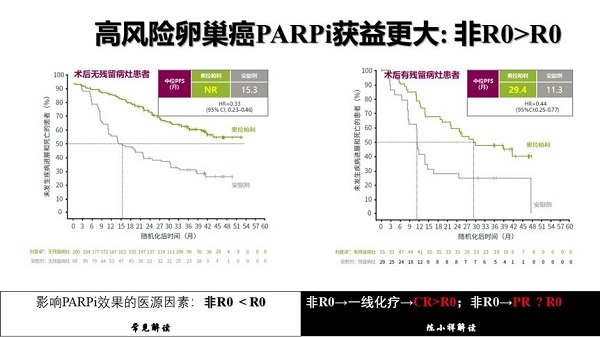
分析完CR和PR的问题后,我们都知道R0和非R0的获益又是怎样的?很多观点认为非R0<R0。我认为这个得分情况考虑,对于非R0患者,一线化疗后达到CR的患者疗效是优于R0切除的患者;而非R0患者,一线化疗后达到PR后的疗效与R0切除的疗效,目前还有很大争议。
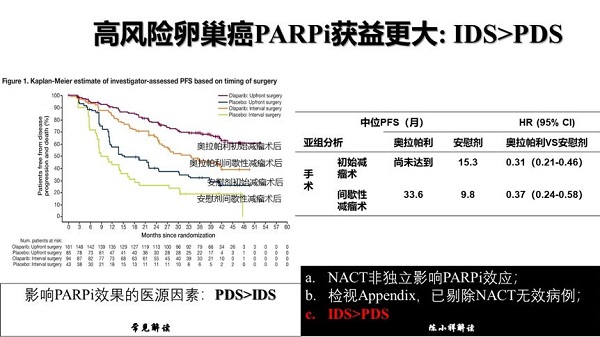
从图上曲线看来,PDS后维持治疗的患者优于IDS后维持治疗的患者。而实际上对于NACT+IDS的患者恰巧是于术前使用含铂化疗方案肿瘤缩小的患者,这部分患者已经证实对于铂类敏感,检视Appendix,其中剔除了NACT无效的患者,因此,这部分接受NACT的患者都是铂类敏感的患者。

最后,我们一起看看PRIMA,PRIMA设计之初的3个分层因素,完美的解答了以上3个问题:PARPi一线维持治疗获益:PR>CR;非R0>R0;IDS>PDS。

扫二维码
关注OC资讯

OC资讯小助手
为您提供更多帮助
