众所周知,随机临床试验是临床研究的金标准,其被设计用于消除新的治疗模式偏倚,产生客观的、可推广的结果。虽然随机临床试验存在一定的局限性,比如过长的研究周期和过高的成本,但是通过严格评估无数新的治疗模式,改变了临床实践,并提高了医疗质量。本期邀请天津医科大学肿瘤医院妇瘤科刘文欣教授,解读2019年ASCO education book上一篇题为“Interpreting Randomized Clinical Trials in Gynecologic Oncology Surgery: Does One Size Fit All?”的文章,通过对已发表文献进行回顾,从晚期卵巢癌和早期宫颈癌的手术管理,讨论妇科肿瘤手术随机临床试验的优势和局限性,以及对临床实践的指导意义。

刘文欣教授
主任医师
天津医科大学肿瘤医院妇科肿瘤科
中国抗癌协会妇科肿瘤专业委员会 委员
中国医师协会机器人分会妇产科专业委员会 委员
天津市抗癌协会肿瘤微创外科专业委员会 委员
天津市医师协会精准医疗专业委员会 委员
现担任《国际肿瘤学杂志》、《中华临床医师杂志》编委;
主持及参与完成多项国家及省部级科研课题研究,近年来第一作者在《Int J Gynecol Cancer》等杂志发表SCI论文3篇,在中华及国家核心期刊发表论文5篇。
1.回顾性数据分析支持对晚期EOC患者实行肉眼完全切除
三项AGO研究组前瞻性的随机试验共纳入3126名FIGO IIB-IV期新诊断卵巢癌患者,回顾性分析不同切除结果对患者预后的影响。研究中约1/3患者达到完全切除,1/3患者残留病灶在1-10mm之间,1/3患者残留病灶>1cm。与任意残留病灶组相比,完全切除组降低66%的PFS和68%的OS风险。分层分析结果表明,不同FIGO分期患者,完全切除组的PFS和OS也均优于任意残留病灶组。此外,近期对AGO综合数据库的第二次分析结果显示,肿瘤细胞减灭术对低级别浆液性卵巢癌患者具有重要意义,有残余病灶患者的5年OS率仅32%,而完全切除者5年OS率达85%。因此,一系列回顾性数据分析支持对晚期卵巢癌患者实行肉眼完全切除(R0)。
2.前瞻性随机临床试验支持在经过选择的晚期EOC患者行NACT+IDS
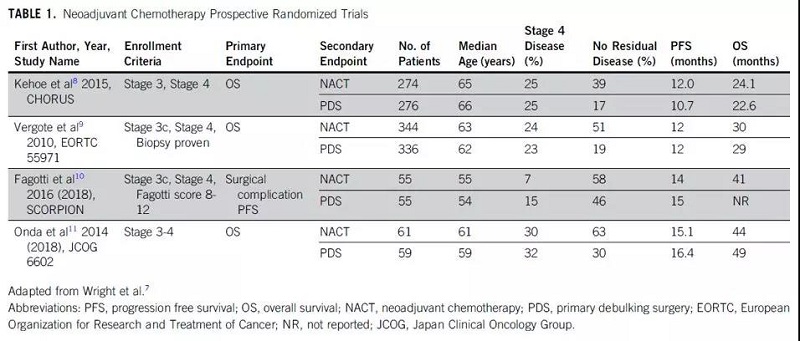
与回顾性研究数据支持PDS不同,有四项前瞻性随机试验支持在经过选择的晚期卵巢癌患者中进行新辅助化疗(NACT)联合间歇性肿瘤细胞减灭术(IDS)。
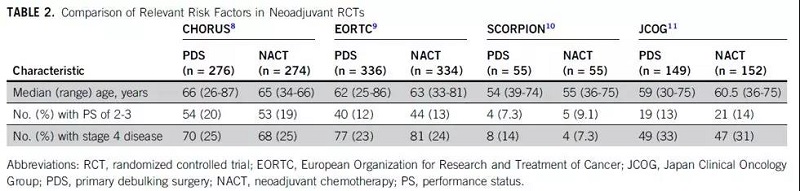
除SCORPION研究外,CHORUS、EORTC和JCOG三项研究均为NACT对比PDS的非劣效研究。这四项研究患者主要入选标准及研究终点有所不同:CHORUS和JCOG研究入组的均是FIGO III-IV期患者,随机分组前不需组织学或细胞学确认病理类型,主要研究终点为OS。EORTC研究的入组患者需要在术前进行组织活检(细针穿刺或腹腔镜),同时存在卵巢外巨大肿块,临床分期为IIIC-IV期,主要研究终点为OS。SCORPION研究入组IIIC-IV期患者,还必须满足Fagotti评分8-12分的条件,主要研究终点为PFS和术后并发症。表1和表2比较了这四项随机对照临床试验的关键信息。
虽然这些研究存在一定的局限性,比如患者选择偏倚,生存结果低于预期,但其结果显示,对于部分晚期卵巢癌患者,NACT+IDS治疗的OS不劣于PDS,且前者降低了术后并发症和手术相关死亡率,并可能提高患者生活质量。总之,这些前瞻性随机对照临床研究,支持在经过选择的晚期卵巢癌患者中行NACT+PDS。
但需要注意的是,患者身体状况、手术复杂程度、术者是否为妇科肿瘤医生、医学中心是否是肿瘤专科中心等多种因素都会影响患者结局,并且这些因素无法进行统一化设置。因此,对于晚期卵巢癌患者行PDS还是NACT+IDS,需要综合考虑,不能一概而论。
除晚期卵巢癌外,该篇文章对早期宫颈癌微创与开腹根治性子宫切除术对比的临床试验也作了分析。
大家都知道,对于不保留生育功能的早期宫颈癌患者,根治性子宫切除和盆腔淋巴结清扫仍然是标准的手术治疗方案。根治性子宫切除通常需要进行开腹手术,但随着微创手术(MIS)的发展,通过腹腔镜或机器人操作的微创手术正逐渐被医生接受。
3.早期宫颈癌患者行MIS的回顾性分析数据
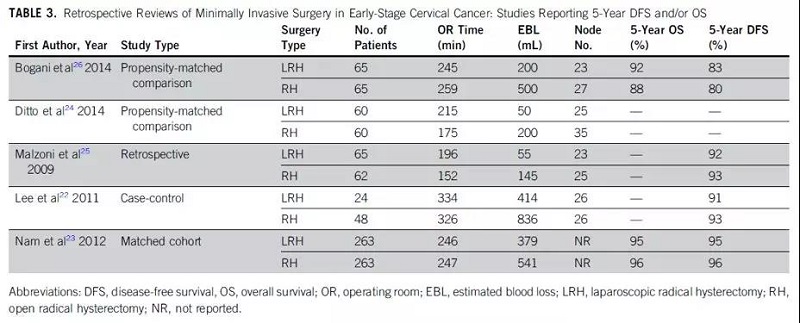
大量回顾性病例表明,微创根治性子宫切除术患者失血更少,输血率更低,住院时间更短,能够更快地恢复正常的日常活动。表3列举了几项大型回顾性研究的结果。
另外,两项分别纳入1539名和2922名宫颈癌患者的meta分析结果显示,微创和开腹根治性子宫切除术在OS和无疾病生存(DFS)上无统计学差异;一项研究提示与开腹相比,微创手术显著减少术中失血、降低术后并发症的发生,并且缩短住院时间,而另一项研究则提示,微创手术的并发症更高。但作者也指出该meta分析纳入的研究存在随访时间过短、没有完整的数据进行分析,可用于评价风险比(HR)的研究过少等局限性。因此,需要精心设计的随机临床试验来证实微创和开腹手术在早期宫颈癌患者中的长期疗效和安全性。
4.一项随机临床试验和数据库分析不支持行MIS
2018年报道了唯一一项有足够检验效能的随机临床试验(即LACC试验)结果。该研究纳入631名IA1-IB1期宫颈鳞癌、腺癌或腺鳞癌患者,比较微创和开腹根治性子宫切除术的疗效,结果显示微创组3年DFS率和OS率分别为91.2%和93.8%,均低于开腹手术组的97.1%和99.0%。在同期杂志上发表的另一篇基于SEER数据库资料分析的文章,也得到类似结果。基于LACC研究结果,2019年NCCN宫颈癌指南对早期宫颈癌的手术推荐进行了修订,鉴于微创根治性子宫切除术与开腹根治性子宫切除手术相比,其生存结果明显较差;因此医生应与患者充分沟通、仔细讨论不同手术方式的风险和获益。
专家点评
这篇概括性的文章给了我们很多提示:外科手术随机临床试验有其独特的局限性,特别是在妇科肿瘤领域。比如:1.医生的手术经验和技能存在差异;2.每家医学中心提供的围手术期护理资源存在差异;3.每台手术涉及的麻醉和术式存在差异。这些因素使得外科随机临床试验无法制定标准化的研究方法。虽然手术随机临床试验仍然是治疗妇科肿瘤的金标准,但医生应充分认识临床试验的局限性,并且不要过度解读其研究结果。
对于晚期卵巢癌,不能因为NACT在经过选择的患者中取得了不劣于PDS疗效的结果,而否定PDS治疗这部分患者的疗效。
针对早期宫颈癌的LACC研究也存在诸多问题:1.医生的手术经验和技能无法达到统一水平;2.开腹手术组的患者预后优于既往报道的meta分析结果,是否在入组患者选择上存在偏倚;3.没有观察适合微创治疗的肿瘤<2cm和肥胖患者的疗效,因此不能一概否定微创手术在治疗早期宫颈癌患者中的作用。
总而言之,在临床实践中,应始终根据患者的具体情况制定治疗方案。临床医生对于文献,尤其是对随机对照试验的全面理解,对于指导患者的个体化治疗具有重要意义。

扫二维码
关注OC资讯

OC资讯小助手
为您提供更多帮助
